95岁超高龄患者肠梗阻危情 东莞医疗团队多学科协作破手术禁区
医疗 来源:莞讯网 责任编辑:百花残 2025-03-24 15:40:04
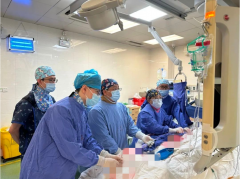
(莞讯网医疗观察组)在生命禁区边缘,东莞市人民医院水乡医院外一科团队以多学科诊疗体系为支撑,成功为一名合并6种基础疾病的95岁闭孔疝致肠梗阻患者实施急诊手术,刷新区域高龄危重症救治纪录。该案例以精准医疗策略突破传统手术禁忌,为老年急腹症治疗提供突破性范本。
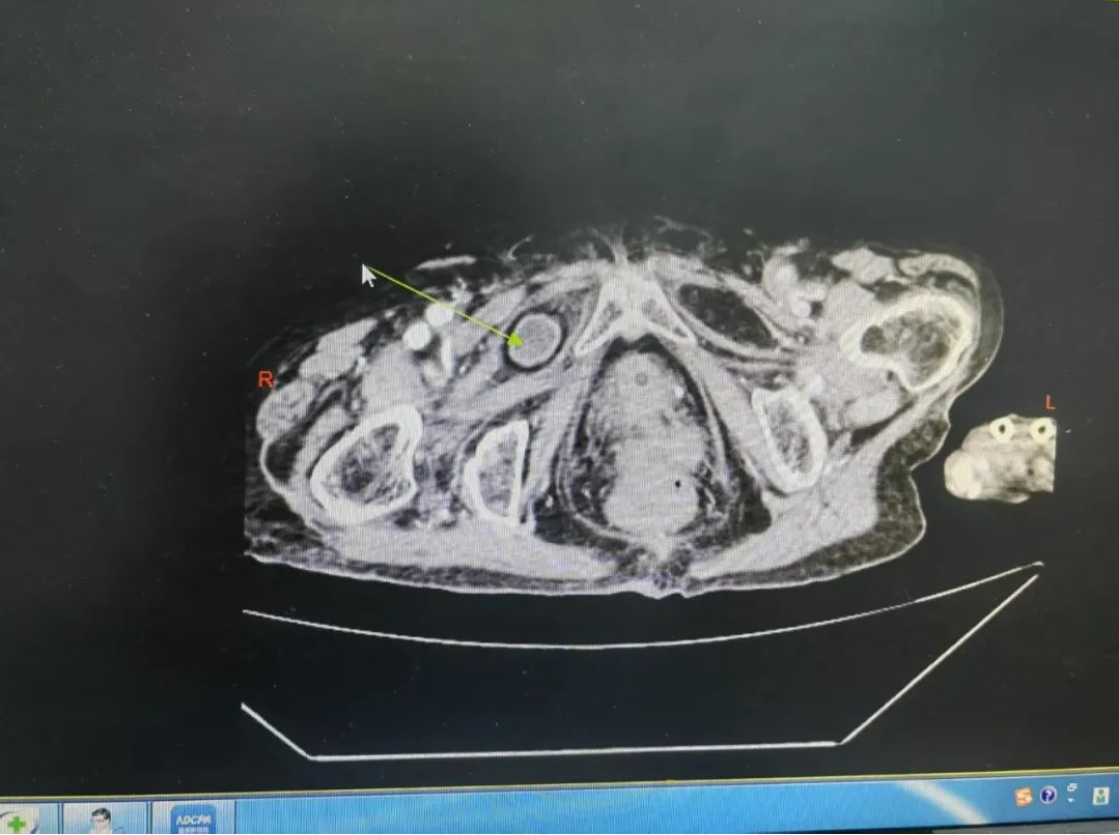
患者因剧烈腹痛腹胀急诊入院时,影像检查显示右侧闭孔嵌顿性疝引发急性肠梗阻,嵌顿肠管已呈现绞窄性坏死征象。面对高血压3级、冠脉多支病变、慢性阻塞性肺疾病等多重高危因素,医疗团队启动MDT应急机制:麻醉科定制闭环式靶控输注方案,运用血流动力学监测技术实现循环精准调控;影像团队通过薄层CT三维建模锁定直径0.8cm疝环解剖位置;重症医学科构建围术期呼吸支持及容量管理模型。经老年综合评估系统(CGA)量化风险指数后,手术团队果断决策实施限期手术。
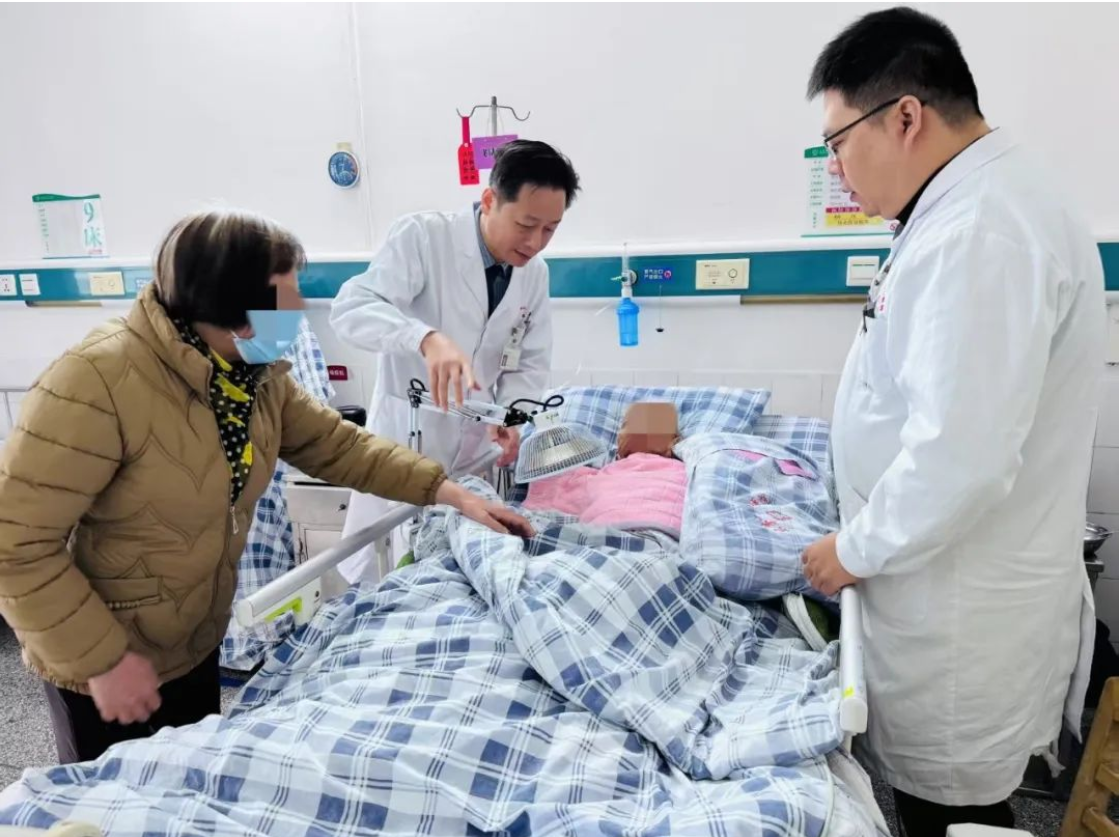
术中发现回肠末端5cm肠段已呈透壁性坏死,外科主任黄陈海团队采取损伤控制性手术策略,行闭孔疝修补联合小肠部分切除,运用显微外科技术将手术时长压缩至98分钟,较传统术式缩短40%操作时间。术后转入ICU实施目标导向液体治疗,72小时内实现脱机拔管,第7日达到临床治愈标准。
"现代外科已进入精准量化时代,年龄不再是绝对手术禁区。"黄陈海主任指出,该案例验证了三大核心要素:CGA系统量化评估体系、微创化损伤控制理念、多学科实时联动机制的有效整合。患者康复后自主进食及行走能力的完全恢复,标志着区域老年急腹症救治水平达到新高度。该案例的成功实施,为粤港澳大湾区高龄危重症患者救治路径优化提供了重要临床实证。
相关阅读:
热门文章:
热门文章
- 南京此轮疫情病毒毒株为德尔塔
- 7月26日31省份新增确诊71例 本土31例均在江
- 7月27日南京本土确诊病例达106例 集中在重
- 7月27日31省区市新增本土确诊55例 四川3例
- 南京疫情已造成全国多地上百人感染 当地
- 7月28日成都新增5例本土确诊病例 其中1例无
- 南京疫情传播链蔓延增至170人 “德尔塔”
- 7月28日北京新增1例本地确诊病例 曾去张家
- 张文宏凌晨发文谈南京疫情:遵循“点状
- 7月28日31省区市新增本土确诊24例 境外输入
- 南京疫情传播链增至170人 保护率超90%的m
- 广元名仕医院看男科怎么样 广元名仕医院
- 襄阳华美张涵——真正鼻综合整形手术匠人
- 7月30日31省份新增确诊病例64例
- 湖南株洲母子阳性 为四川省确诊病例的关
图片新闻